がんの治療法には主に、手術(外科治療)、化学療法(抗がん剤治療)、放射線治療の3つがあります。
なかでも化学療法は、近年の目覚しい進歩により、手術後の再発を抑制したり、がんの進行を遅らせたりする効果が飛躍的に高まっています。
今回はがんの化学療法、免疫療法にお詳しい柴田昌彦先生に、がん患者の増加にともなう社会状況の変化、また、化学療法と免疫療法の現状についてお話をうかがいました。
聞き手:相山華子(ライター)/写真:西山輝彦
 がんの化学療法(前編)
がんの化学療法(前編)がんの治療法には主に、手術(外科治療)、化学療法(抗がん剤治療)、放射線治療の3つがあります。
なかでも化学療法は、近年の目覚しい進歩により、手術後の再発を抑制したり、がんの進行を遅らせたりする効果が飛躍的に高まっています。
今回はがんの化学療法、免疫療法にお詳しい柴田昌彦先生に、がん患者の増加にともなう社会状況の変化、また、化学療法と免疫療法の現状についてお話をうかがいました。
聞き手:相山華子(ライター)/写真:西山輝彦
今回のテーマは「がんの化学療法」です。
がん治療の方法には主に、がんを切除する外科手術、放射線治療、抗がん剤を使用する化学療法などがありますが、治療法について知る前に、そもそも、がんという病気がなぜ発生するのか、発がんのメカニズムそのものについても知っておきたいところです。
まずは、がんという病気について基礎的な知識を教えていただけますか?
では、最初に統計データを見ながらお話いたしましょう。
何点かグラフをご用意しました。
すべて、厚生労働省もしくは国立がん研究センターの資料をもとに作成したものです。
最初のグラフは「日本人の死因ランキング」です。
これを見ると、昭和55年頃に悪性新生物(がん)が、脳血管疾患を抜いて日本人の死因第1位になったのが分かります。
それ以後、がんで亡くなる方の割合はずっと増え続けています。
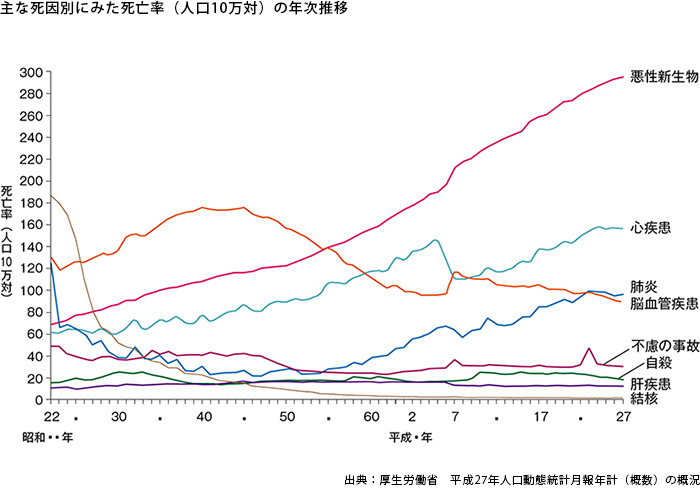
たしかにそうですね。
次のグラフは、日本人のがんの「部位別死亡率」を男女別に示したものです。
これによると、胃がんと肝臓がんは男女ともに死亡率が下がりつつあるのが分かります。
一方、男性は肺がんの死亡率が上昇を続けています。大腸がんも上昇傾向です。
女性も同様の傾向ですが、女性の場合は乳がんの死亡率も上がっていますね。
その結果、約3割近くの方が結果的にがんで亡くなっています(「日本人の死因・平成26年」)。
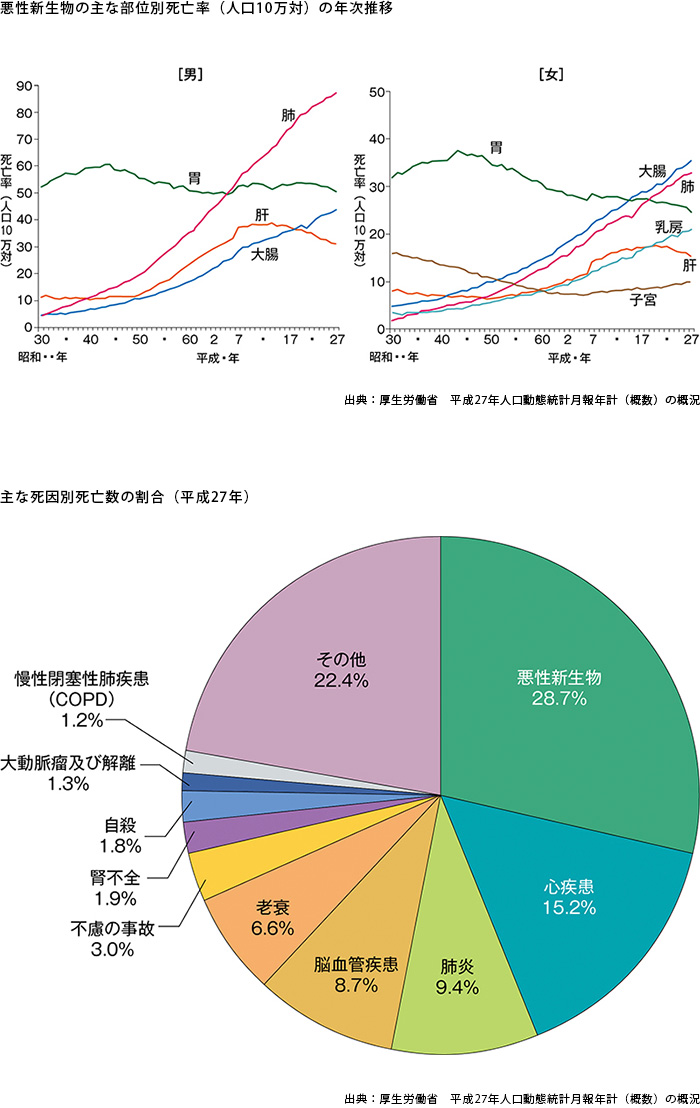
がんで亡くなる方はもっと多いのかと思っていましたが、3割くらいなんですね。
ええ。
つまり、がんに罹患はするけれど、必ずしもがんが原因で亡くなるわけではないということです。
4つめのグラフは「がんの罹患リスク」と「がんの死亡確率」です。
一生のうちにがんに罹患するリスクは男性で63%、女性で47%、ざっくり言えば男女ともに2人に1人はがんに罹ります。
けれど、それが原因で亡くなるのは男性の場合4人に1人、女性の場合6人に1人です。

女性のほうが割合は少ない。
では、がんに罹った人はその後どれくらいの期間生きられるのか。それを示したのが次のグラフです。
がん治療の世界では「5年生存率」を一つの目安にしていますが、このグラフによると、男性の前立腺がんはほぼ100%の患者さんが、がんが発見された5年後も生存しているのが分かります。女性の乳がんも5年生存率は高く、90%くらいの方が生存しています。
それに比べると、肺がんや肝臓がんは5年生存率がまだまだ低いですね。
とはいえ、1990年代に比べると、すべての部位で5年生存率は上昇傾向にあります。
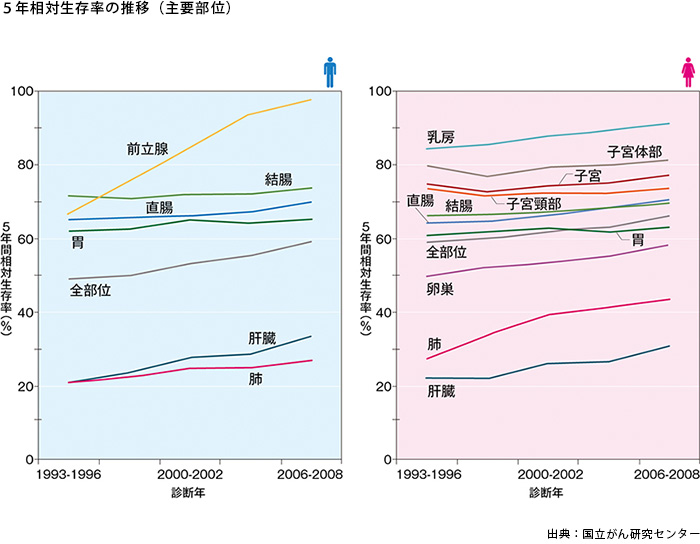
がんに罹ってもすぐに亡くなるわけではないということですか。
はい。
それは治療の方法にもよります。
たとえば、大腸がん(切除不能進行・再発大腸がん)の場合、がんが発見されたときに手術ができない状態だった患者さん、あるいは一度手術したものの大腸がんが再発してしまった患者さん――再発の大腸がんは原則的に手術できません――に、BSC(ベストサポーティブケア)、つまり治療しないという選択をした場合は、生存期間が7~8カ月程度です。
一方、抗がん剤治療を行った場合は軒並み生存期間が延びます。
特に、「FOLFIRI+Bevacizumab」という抗がん剤を使用した場合では、2年以上生存したケースも稀ではありません。

2年以上。
現在、がんの治療は、悪いがんを取り除く治療技術も、早期発見の技術も進んでいます。
加えて、手術ができない患者さんに対する化学療法の技術もずいぶん進んでいます。
その結果、手術と化学療法をうまくミックスさせる治療法が増えてきました。
たとえば、がんの切除手術はしたけれど再発の可能性が高い患者さんについては、担当の医師から化学療法を専門とする私のところに相談がきます。
それを受けて私は、がんの再発を抑える効果が期待できる化学療法のメニューを組みます。
これを、「術後補助化学療法」と言います。
「手術か」「化学療法か」という二者択一ではなく、両方ともやるわけですね。
はい、がん治療はそこが大事なんです。
それが、近年のがん患者の生存率上昇につながっているのだと思います。
このグラフ(日本人のがん罹患率・死亡率の年次推移)は、いまお話した内容をまとめたような内容ですが、これを見るとがんの罹患率は上がっているけれど、がんの死亡率は少しずつ下がっているのが分かるかと思います。
ということは、将来的には身体にがんを持ったまま日常生活を送っていく人、がん患者のまま別の病気で亡くなっていく人がどんどん増えていくだろうということです。
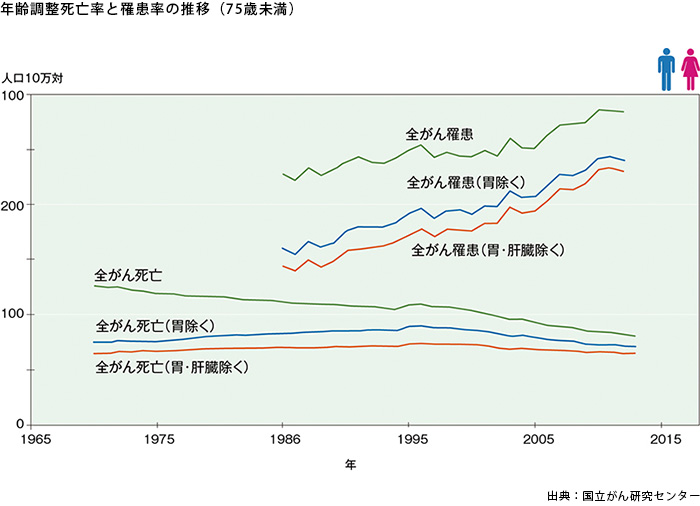
たしかに、そういう世の中になっていきますね。
さらにそれを後押しする要因になるだろうと注目されているのが、「プレシジョン・メディシン(高精度医療)」です。
アメリカでは2015年に、オバマ大統領が「個別化医療に関する取り組み(Precision Medicine Initiative:プレシジョン・メディシン・イニシアチブ)」を始めるために連邦予算の増額を決定したことが注目を集めました。
がんというのは、基本的には遺伝子の病気です。
正常な遺伝子が何らかの原因で壊れると、壊れた遺伝子が沢山増殖して悪い遺伝子をたくさん生み出してしまいます。
従来の抗がん剤は、そうした悪い遺伝子をもつ細胞を破壊することを目的としていました。
しかし、プレシジョン・メディシン(高精度医療)は、それとは一線を画します。
悪い遺伝子を一つひとつ判定して、「この遺伝子はここに異常があります。それを抑える薬を使って、がんがこれ以上増えるのを抑えましょう」という遺伝子レベルのがん治療を行います。
この分野の研究が進めば、今後がんを持ったまま生きていく人の数はますます増えていくだろうと考えられます。
(つづく)

福島県立医科大学先端癌免疫療法研究講座教授
同、消化管外科講座教授
消化器がんの化学療法・免疫療法、外科
1981年日本大学医学部を卒業、85年同大学院を修了後、30年以上にわたり一般外科および消化器がんの診療にたずさわる。日本大学第一外科および留学先の米国においてさまざまな手術をはじめとするがん治療とその研究に従事。阿伎留医療センター消化器病センター長、福島県立医科大学腫瘍生体治療学講座教授、埼玉医科大学国際医療センター消化器腫瘍科教授などを歴任。
2017年4月からは再び福島県立医科大学において胃がん、大腸がんを主体とする消化器がんの抗がん剤治療やがん免疫療法の実務、研究、開発に取り組む。がん以外にも一般・消化器外科の診療を専門とする。
外科認定医・専門医・指導医
消化器外科認定医
消化器がん外科治療専門医
日本臨床外科学会評議員
日本癌病態治療研究会理事
癌免疫外科研究会理事